
#تشخیصـصرع


چالشهای تشخیص و درمان صرع
انجمن صرع ایران وبینار تخصصی “چالشهای تشخیص و درمان صرع” را روز پنجشنبه 27 آبان ماه از ساعت 10 تا 12:30 با همکاری متخصصان مغزواعصاب و حمایت شرکت ابیان فارمد در خانۀ کارمان برگزار کرد.
هدف از برگزاری این وبینار به دبیری دکتر فاطمه یوردخانی، فلوشیپ صرع، به روز رسانی دانش پزشکان متخصص دربارۀ روشهای تشخیص و درمان صرع بود.
این برنامه میزبان 132 شرکت کنندۀ مجازی و تعداد محدودی پزشکان مغز و اعصاب بود و برای متخصصان مغز و اعصاب و فوق تخصصان مغز و اعصاب کودکان، جراحان مغز و اعصاب و روانپزشکان، 2/5 امتیاز بازآموزی داشت.
در این برنامه که با حضور دکتر کورش قرهگزلی، رئیس هیئتمدیرۀ انجمن صرع، دکتر رضاشروین بدو، عضو هیئتمدیرۀ این انجمن و دکتر حمیده مصطفایی، معاون رفاهی مددکاری برگزار شد، پزشکان متخصص در مورد تشخیص و درمان صرع به بحث و بررسی نشستند.
نخستین سخنران این برنامه دکتر سعید چارسویی، متخصص مغزواعصاب، فلوشیپ صرع و استادیار دانشگاه علوم پزشکی تبریز بود که در مورد مدیریت صرع در پاندمی کووید 19سخنرانی کرد؛ و سپس دکتر فاطمه یوردخانی، دبیر برنامه، در مورد صرع پس از استروک و در پایان دکتر حامد امیری فرد، متخصص مغز و اعصاب و فلوشیپ خواب و استادیار دانشگاه علوم پزشکی تهران، در مورد اختلالات رفتاری زمان خواب و تشخیص افتراقی آن با صرع سخنرانی کردند.
قسمت پانل برنامه به بحث دربارۀ چالشهای درمانی و پلی تراپی در صرع اختصاص یافت و پزشکان به سؤالهای شرکتکنندگان پاسخ دادند.
بخش پایانی برنامه شامل نمایش ویدئوهایی از انواع اختلال خواب بود که توسط دکتر امیری فرد آموزش داده شد.

آزمایش های عصب شناسی
بررسی تفکر، عملکرد و احساس ها
یک آزمایش عصب شناسی به چگونگی کارکرد مغز شما و عملکرد سایر سیستم عصبی توجه می کند. هر وقت پزشک شما روی زانویتان ضربۀ چکشی می زند تا ببیند آیا پایتان می پرد، این قسمتی از یک آزمایش عصب شناسی است.
اگر شما حمله هایی داشته باشید که ممکن است قسمتی از یک تشنج باشند، احتمالاً به یک متخصص مغز و اعصاب ارجاع داده خواهید شد. پزشک متخصص مغز و اعصاب آزمایش های کامل عصب شناسی را برای یافتن اینکه کدام قسمت از مغز شما، دچار اختلال شده است، انجام خواهد داد.
- معمولاً پزشک معالج از شما در مورد مشکلاتی که ممکن است تجربه کرده باشید و می تواند نشانه ای از یک اختلال مغزی باشد، سؤال می کند.
- پزشک متخصص مغز و اعصاب کارکرد ماهیچه های شما، احساس هایتان، و عکس العمل ها را آزمایش می کند و به هرگونه مشکلی که شما در راه رفتن یا تعادل داشته باشید، توجه می کند.
- قسمت دیگر این آزمایش مربوط به عملکرد روانی شما است؛ مانند توانایی به خاطر آوردن کلمه ها، حساب کردن و نام اشیاء.
در طول ملاقات های منظم، پزشک معالج معمولاً دوباره آزمایش های کوتاهی در مورد عملکرد سیستم عصبی انجام می دهد تا ببیند آیا چیزی تغییر کرده است. اگر میزان مصرف داروی شما خیلی زیاد است؛ این آزمایش ها برای بررسی عوارض دارویی ناخواسته انجام می شود؛ مانند :
- لکنت زبان
- مشکل در تمرکز
- دشواری در راه رفتن روی یک خط مستقیم
- حرکت های پرشی چشم، وقتی به یک طرف نگاه می کنید
- لرزش دست، وقتی بازوهایتان را روبه رویتان نگه می دارید
اگر پزشک معالجتان متوجه این نشانه ها شود، لازم است میزان مصرف داروهای شما کاهش یابد.
پزشک معالج حتی زمانی که شما با او در حال صحبت کردن هستید، در حال آزمایش گرفتن از شما است. پزشک می تواند خلق و خوی شما، افکارتان، زبان، چشم ها و حرکات صورت، هماهنگی بدن و بسیاری از مسائل دیگر را فقط با مشاهدۀ شما و گوش کردن دقیق به شما، بفهمد.
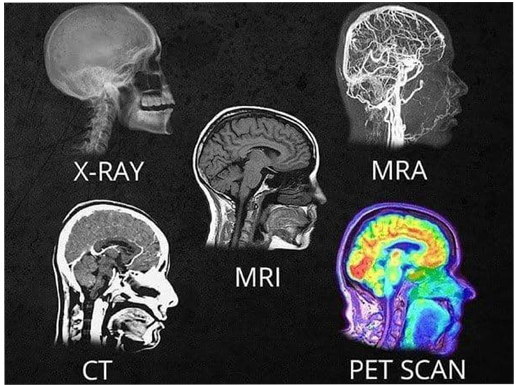
تصویربرداری مغز
بعضی از انوع صرع به دلیل اختلال ساختاری مغز مانند افزایش بیش از حد مایع مغزی نخاعی (هیدروسفالی)، جای زخم در بافت مغز یا پیچ خوردگی در عروق مغزی (ناهنجاریهای عروقی) ایجاد میشوند.
تصویربرداری به آزمایشهایی گفته میشود که از مغز عکس میگیرند و به پزشکان امکان میدهد تا دربارۀ این وضعیتها، اطلاعاتی به دست بیاورند. این آزمایشها برای درک علت بروز تشنجها و اطمینان از اینکه مشکل دیگری در ساختمان مغز وجود ندارد، انجام میشوند.
شایعترین آزمایشهای تصویربرداری، سیتیاسکن مغز ( CT Scan ) و امآرآی ( MRI ) هستند.
هر دوی این آزمایشها، تصویری از ساختمان مغز میدهند؛ ولی در امآرآی (MRI) اطلاعات بیشتری از سیتیاسکن (CT Scan) به دست میآید. در واقع امآرآی برای انتخاب نوع تصویربرداری توصیه میشود.
در بعضی از انواع صرع، ممکن است تصویربرداری از مغز خیلی ضروری نباشد. با این حال در بیشتر افرادی که به تازگی تشخیص صرع گرفتهاند، تصویربرداری برای دقت تشخیص اهمیت دارد.
در صورتی که علت تشنج شما مواردی مانند تومور مغزی یا ناهنجاریهای عروقی ( که ممکن است به خونریزی منجر شود) باشد، تصویربرداری از مغز حتماً باید انجام شود. در این موارد پزشک شما برای ادامۀ روند درمان، از اسکنهای مجدد برای پیگیری موقعیت درمانی استفاده میکند.
بیشتر پزشکان برای صرعهایی با علت کاملاً مشخص، که اغلب منشأ ژنتیکی دارند ( مانند تشنجهای ابسانس، صرع میوکلونیک جوانان یا صرع خوشخیم رولاندیک) سیتیاسکن یا امآرآی تجویز نمیکنند. چون نتایج این تصویربرداریها معمولاً طبیعی است یا مرتبط با صرع نیست.
در امآرآی یا سیتیاسکن، تصویری از ساختمان مغز نمایش داده میشود؛ ولی بعضی از روشهای تصویربرداری عملکرد یا چگونگی کارکرد آن را نشان میدهند. از این روشها برای ارزیابی بیماران پیش از عمل جراحی یا کارهای پژوهشی استفاده میشود. این روشها شامل موارد زیر هستند :
- اسپکت ( SPECT) : جریان خون در بخشهای مختلف مغز را نشان میدهد.
- PET : میزان قند (گلوکز) یا اکسیژن استفاده شده در بخشهای مختلف مغز را نشان میدهد.
- MEG : فعالیت الکتریکی مغز را در مناطق مختلف آن اندازه میگیرد.
- اولتراسوند : جریان مایع مغزی یا خون را در مغز نوزادان تازه به دنیا آمده نشان میدهد.

اصول تشخیص
تشخیص تشنج و نوع صرع، مانند گذاشتن تکههای پازل کنار یکدیگر است و شامل گرفتن اطلاعات از افراد به همراه آزمایشهای مختلف میشود.
اولین سؤال این است :” آیا فرد تشنج داشته است؟“ و سپس پزشک میخواهد تا نوع تشنج یا سندرم صرعی را تشخیص دهد. برای این کار، اطلاعات بیشتری نیاز است؛ که شامل جزئیات تاریخچۀ پزشکی، آزمایش خون، نوار مغزی، و آزمایشهای تصویربرداری مانند MRI و سیتیاسکن است.
اینها اطلاعاتی را در مورد فعالیت الکتریکی مغز و ساختمان آن و علتهای احتمالی تشنج به پزشک میدهند. این اطلاعات به همراه چگونگی احساس فرد و اینکه تشنجها چگونه روی کارکرد مغز او تأثیر میگذارند؛ کنار یکدیگر گذاشته میشوند.
- هر بخش از این مراحل، شما را یک گام در فرآیند تشخیص جلو میبرد.
- زمان هر مرحله، بستگی به فرد و جریان مورد نیاز برای او دارد.
- گاهی اوقات آزمایشها تکرار میشوند و اطلاعات دقیقتری نسبت به مراحل قبلی خواهند داشت.
- همچنان که اطلاعات جدیدتری به دست میآید، تشخیص قبلی هم ممکن است تغییر کند.
- بسیار مهم است که با پزشکتان در تماس باشید و مشکلات جدید یا عدم پاسخ تشنجها به درمان را به او بگویید. چون در این صورت نیاز به بازبینی درمان وجود دارد.
کدام پزشک؟
فردی که فکر میکند دچار مشکلی شده، لازم است برای ارزیابی اولیه نزد یک پزشک عمومی برود. پزشک عمومی ممکن است دستور چند آزمایش بدهد. اگر مشکوک به تشنج شد، احتمالاً بیمار به متخصص مغزواعصاب – پزشکی که در زمینۀ اختلالهای مغز و اعصاب از جمله صرع تخصص دارد – ارجاع میشود.
بعضی از متخصصان مغزواعصاب آموزشهای خاصی در زمینۀ صرع دیدهاند و تجربۀ بیشتری در مورد مواجهه و درمان افراد مبتلا به صرع دارند، که به این پزشکان ” اپیلپتولوژیست” میگویند. برای درمان معمولی صرع، نیازی به ملاقات با اپیلپتولوژیست نیست. ممکن است در موارد خاص مانند مشاوره در زمان بارداری و زایمان یا وقتی تشنجها کنترل نمیشوند؛ مشاوره با متخصص صرع ( اپیلپتولوژیست) مورد نیاز باشد.
فردی که تشنج کرده است، ممکن است با آمبولانس به مرکز اورژانس برده شود. آنجا ممکن است ابتدا با پزشک اورژانس ویزیت شود و سپس متخصص مغز و اعصاب بر بالین او بیاید.
پزشک چه میکند؟
اولین و مهمترین قسمت ملاقات پزشک، مصاحبه با بیمار است که ” گرفتن تاریخچه” نامیده میشود. او از شما یک توصیف کامل از چیزی که اتفاق افتاده میخواهد. در بیشتر اوقات مهم است که یکی از اعضای خانواده یا نفر دومی که تشنج را دیده، همراه بیمار باشد؛ تا بتواند در مورد آنچه در زمان بیهوشی بیمار گذشته، بگوید. حتی زمانی که تصور میشود بیمار هوشیار است، مهم است که همراه، نکتههایی را که بیمار به خاطر نمیآورد، به پزشک بگوید.
پزشک نه تنها میخواهد توصیف تشنج را بشنود، بلکه داستانی را که به تشنج ختم شده یا موارد بعد از تشنج را هم، مایل است بداند. احتمالاً بعد بیمار را معاینه میکند و دستور چند آزمایش میدهد. در صورتی که در اولین ملاقات، پزشک اطلاعات کافی به دست آورد، ممکن است درمان را شروع کند؛ اما گاهی اوقات درمان، بعد از دیدن نتایج آزمایشها شروع خواهد شد.
پرسشهایی که ممکن است پزشک از شما بپرسد:
- آیا اولین اتفاق با عواملی مانند کمخوابی، استفادۀ زیاد الکل یا مواد مخدر یا سایر عوامل تحریک شد؟
- موقعیت چگونه بود؟
- آیا ناگهان بعد از ایستادن، حادثه پیش آمد؟
- آیا نشانۀ هشداردهندهای داشتید؟
- دقیقاً در زمان حادثه چه اتفاقی افتاد؟
- چه قدر طول کشید؟
- آیا فرد بعد از حادثه گیج یا خسته بود؟
- آیا بیش از یک بار اتفاق افتاد؟ اگر بله؛ چگونه بودند؟
- آیا برای اتفاقهای قبلی هم نزد پزشک رفته بودید؟
- آیا آزمایشهایی انجام شده بود؟
- آیا دارویی تجویز شده است؟ چه تأثیری داشتهاند؟
بهترین کویل مورد استفاده در ام آر آی، برای بررسی صرع چیست؟
سینا احسانی*، حسین حسینی**
*کارشناس رادیولوژی، کمیته تحقیقات دانشگاه علوم پزشکی مازندران،ایران
** کارشناس رادیولوژی، کمیته تحقیقات دانشگاه علوم پزشکی شهید بهشتی، ایران
مقدمه: مدت زیادی است که استفاده از ام آر آی به عنوان روشی ایمن و غیرتهاجمی برای بررسی و شناسایی صرع گسترش یافته و در حال پیشرفت است. این پیشرفت ها به طراحی و ساخت کویل های بهینه تر نیز رسیده است. حال در این مطالعه، هدف این است که در میان کویل های ام آر آی مختلف طراحی شده، کدامیک می تواند بهترین انتخاب برای مطالعۀ صرع باشد.
مواد و روش: به عنوان یک مطالعۀ مروری، از میان مقاله های موجود از سال 2012 تا کنون، تعداد 23 مقاله مرتبط پیدا شد. در این مقالات کویل های مورد استفاده از نظر کیفیت نهایی تصویر، نسبت سیگنال به نویز، هموژنیتی، دسترسی آسان، تعداد کانال، ناحیه تحت پوشش و راحتی بیمار مورد ارزیابی قرار گرفتند. نتایج در جداولی از پیش تعیین شده توسط محقق، وارد شد و مقایسه گردید.
نتایج: بسته به نوع دستگاه و ورژن آن، کویل های مورد استفاده در مقالات متفاوت بود. در مجموع دو نوع کویل کوادراچر(قفس پرنده) و آرایه فازی(چند کاناله) بیشترین استفاده را داشتند. کویل های سطحی نیز برای اهداف خاص نظیر ضایعات کورتیکال انتخاب بهتری بودند. ولی در MCD تفاوت چندانی ملاحظه نشد. نوع جدیدی نیز از کویل های سطحی انعطاف پذیر که قابلیت اتصال به یکدیگر را داشتند هم برای سنین پایین تر و دستیابی به ناحیه دلخواه پیشنهاد شدند. هم چنین در مطالعات TMS کویل های H شکل/ 8 شکل برتری داشتند. این نوع از تحریک کننده ها نیز باید بسته به ناحیه مورد تحریک قطرشان و عمق تاثیرشان بهینه سازی شود.
نتیجه گیری:برای تصویر برداری از نواحی تمپورال به صورت کلی و ارزیابی های اولیه کویل آرایه فازی با تعداد کانال بالا در میدان های سه تسلا پیشنهاد می شود. در حالی که برای مطالعات بعدی و دقیق تر مخصوصا در نواحی کورتیکو تمپورال و نزدیک به قشر مخ، کویل سطحی با جایگذاری صحیح پیشنهاد می شود. هم چنین در مطالعات TMS کویل های H شکل ارجحیت دارند و البته بسته به منطقه مورد بررسی قطر داخلی آنها باید بهینه سازی شود. غالبا کاربرد تمامی این کویل ها در میدان های 7 تسلا نسبت به 3 و 1.5 تسلا مؤثرتر بوده است. خصوصاً دربررسی ساختارها با رزولوشن بالا و کاهش محوشدگی T2
کلمات کلیدی: صرع، MCD, TMS, PAT
